Weniger invasive Therapie für ein normaleres Leben
- Überbrückt die Zeit bis zur Transplantation
- Einfach in der Handhabung
- Weniger invasiv als extrakorporale Behandlungen
- Erfordert keine Antikoagulation

Die Peritonealdialyse (PD) ist im Allgemeinen die bevorzugte Behandlungsmodalität für pädiatrische Patienten, um die Zeit bis zur Transplantation zu überbrücken1. Sie ist einfacher durchzuführen, weniger invasiv als extrakorporale Behandlungen und erfordert keine Antikoagulation. Für das Kind und die Familie ist es jedoch am wichtigsten, dass PD zu Hause durchgeführt werden kann. Fresenius Medical Care führt ein umfassendes Sortiment an Therapiesystemen, die an die spezifischen Anforderungen der PD bei Kindern angepasst sind:
- PD-Paed Plus
- sleep•safe harmony
- bicaVera und balance
- Body Composition Monitor (BCM)
| PD-Paed Plus — PD bei den kleinsten Patienten | |
|---|---|
| Einfach zu bedienendes vormontiertes System | PD-Paed Plus ist für die manuelle PD-Durchführung bei Frühgeborenen, Neugeborenen und Säuglingen konzipiert. Es handelt sich um ein einfach zu bedienendes, vormontiertes System für den Einsatz im Zentrum. |
| Flexible Behandlungsanpassung |
|
| Sicherheitsfunktionen sorgen für Vertrauen |
|
*Berechnet auf der Grundlage einer Verordnung von 2 Austauschvorgängen pro Tag
| Behandlungen, die auf junge Patienten zugeschnitten sind |
|---|
| sleep•safe harmony ist ein Gerät zur Behandlung von Kindern mit automatisierter PD, im Allgemeinen während der Nacht zu Hause. Es bietet ein hohes Maß an Flexibilität, um eine Behandlung auf die individuellen Bedürfnisse des Patienten abzustimmen: |
| Einstellbare Flussraten für Behandlungen mit geringem Volumen |
| Spezielles pädiatrisches Einwegset für geringe Volumen |
| Option zur Durchführung einer „adaptierten APD (aAPD)“ durch Variation von Verweilzeit und Füllvolumen. |
| Den Eltern die Möglichkeit geben, über die Behandlung und ihren Komfort zu entscheiden |
| Ins Gerät integrierte Animationen führen durch den Behandlungsablauf. |
| Das leise Hydraulikpumpensystem sorgt für einen erholsamen Schlaf |
| Die PIN-Technologie reduziert die Anzahl der Risikoschritte, die mit dem Trennen und Wiederanschließen verbunden sind* |
*Berechnet auf der Grundlage einer Verordnung von 4 Beutelanschlüssen pro Tag
bicaVera und balance – biokompatible PD-Flüssigkeiten
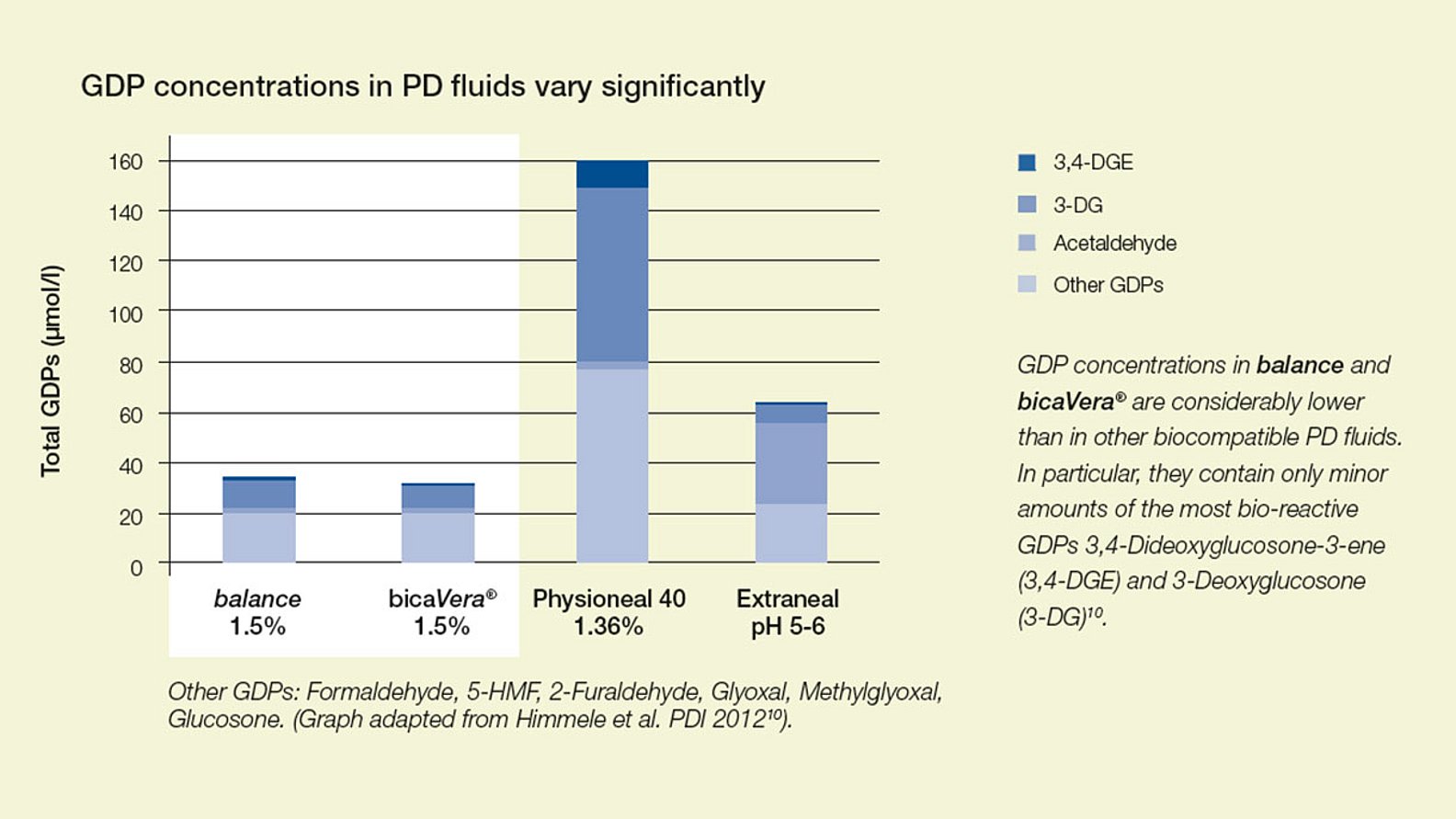
Experten empfehlen, dass biokompatible PD-Flüssigkeiten mit wenig Glukoseabbauprodukten (Glucose Degradation Products, GDP) in Mehrkammerbeuteln zum Standard für die Behandlung von Kindern werden sollten, die eine PD erhalten2. Kinder, die mit biokompatibler PD-Flüssigkeit dialysiert wurden, zeigen im Vergleich zu Kindern, die mit konventionellen Lösungen versorgt werden, ein signifikantes Aufholwachstum3.
Die Konzentration der Glukoseabbauprodukte (GDP) ist sehr unterschiedlich. balance und bicaVera zeigen die niedrigsten GDP-Werte im Vergleich zu anderen biokompatiblen PD-Flüssigkeiten7.
Reine Bicarbonat-PD-Flüssigkeit – bicaVera
bicaVera ist rein Bicarbonat-gepuffert und korrigiert metabolische Azidose nachweislich besser als Lactat-haltige PD-Flüssigkeiten 4,5. Sie wird bei terminaler Niereninsuffizienz empfohlen2.
Weniger Schmerzen bei der Infusion
Die Verwendung von Bicarbonat-gepufferten PD-Flüssigkeiten im Vergleich zu herkömmlichen Lactat-gepufferten Flüssigkeiten wird mit einer niedrigeren Inzidenz von Infusionsschmerzen4 und einer geringeren Kapillarrekrutierung in Verbindung gebracht2.
Vor allem bei dialysepflichtigen Kindern ist es nicht immer einfach, zu unterscheiden, ob eine Gewichtszunahme auf das Wachstum oder auf einen Flüssigkeitsüberschuss zurückzuführen ist.
Hier hilft Ihnen der Body Composition Monitor (BCM), den individuellen Hydratations- und Ernährungszustand Ihres Patienten zu beurteilen. Das Gerät basiert auf der Bioimpedanz-Spektroskopie und liefert im Laufe der Zeit ein klares Bild über den Flüssigkeitsstatus des Kindes und die Entwicklung der Muskelmasse und der Masse des Fettgewebes.
- präzise und hochgradig reproduzierbare Daten
- basierend auf typischen pädiatrischen Referenzbereichen8
- einfach anzuwenden und nichtinvasiv
- für Kinder validiert9,10
- einfache Analyse von Daten mit dem Fluid Management Tool (FMT) auf einem PC
Abgekürzte Fachinformation
1 KDOQI Clinical Practice recommendations for PD adequacy. Am J Kidney Dis. 2006; 48 Suppl 1:146-158
2 Schmitt CP, Bakkaloglu SA, Klaus G, Schroeder C, Fischbach M: Solutions for peritoneal dialysis in children: recommendations by the European Pediatric Dialysis Working Group. Pediatric Nephrology 2011; 26(7):1137–47, page 1140.
3 Rees L, Azocar M, Borzych D, Watson AR, Büscher A, Edefonti A, Bilge I, Askenazi D, Leozappa G, Gonzales C, van Hoeck K, Secker D, Zurowska A, Rönnholm K, Bouts AHM, Stewart H, Ariceta G, Ranchin B, Warady BA, and Schaefer F, for the International Pediatric Peritoneal Dialysis Network (IPPN) registry. Growth in very young children undergoing chronic peritoneal dialysis. Journal of the American Society of Nephrology 2011; 22: 2303–2312, page 2307
4 Feriani M, Kirchgessner J, La Greca G, Passlick-Deetjen J. Randomized long-term evaluation of bicarbonate-buffered CAPD solution. Kidney International 1998;54(5):1731, 1732.
5 Haas S, Schmitt CP, Arbeiter K, Bonzel KE, Fischbach M, John U, Pieper AK, Schaub TP, Passlick-Deetjen J, Mehls O, Schaefer F: Improved acidosis correction and recovery of mesothelial cell mass with neutral-pH bicarbonate dialysis solution among children undergoing automated peritoneal dialysis. Journal of the American Society of Nephrology 2003;14:2632-38.
6 Mortier S, De Vriese AS, Van de Voorde J, Schaub TP, Passlick-Deetjen J, Lameire NH. Hemodynamic effects of peritoneal dialysis solutions on the rat peritoneal membrane: role of acidity, buffer choice, glucose concentration, and glucose degradation products. J Am Soc Nephrol 2002;13(2):480-9. Erratum in: Journal of the American Society of Nephrology 2002;13(5):1419-22, page 486.
7 Himmele R, Jensen L, Fenn D, Ho C, Sawin D, Diaz–Buxo J. A new neutral-pH low-GDP peritoneal dialysis fluid. Peritoneal Dialysis International 2012;32(4):449.
8 Wieskotten S, Knobloch V, Wiemann K, Wabel P, Wühl E, Schäfer F. Use of the BCM—body composition monitor in children – establishing new reference ranges. Pediatric Nephrology 2008; 23:1571–719.
9 Dasgupta I, Keane D, Lindley E, Shaheen I, Tyerman K, Schaefer F, Wühl E, Müller M, Bosy-Westphal A, Fors H, Dahlgren J, Chamney P, Wabel, P, Moissl U. Validating the use of bioimpedance spectroscopy for assessment of fluid status in children. Pediatric Nephrology (2018) 33:1601–1607.
10 Eng C, Bhowruth D, Mayes M, Stronach, L, Blaauw M, Barber A, Rees L, Shroff R. Assessing the hydration status of children with chronic kidney disease and on dialysis: a comparison of techniques. Nephrol Dial Transplant (2018) 33: 847–855.